高血圧症、糖尿病、脂質異常症などの生活習慣病の診断・治療を行います。
高血圧症
加齢と生活習慣(塩分過多など)によって起こる本態性高血圧症と、
ホルモン産生腫瘍などによって起こる二次性高血圧症があります。
- 高血圧の程度と腎臓や心臓など臓器障害が既にあるかなどをふまえて、食事療法とともに直ちに投薬が必要なのか判断します。
- 診察室血圧も測定しますが、家庭での血圧も測定して頂き、治療の必要性やお薬の効果判定材料とします。
- 心臓や腎臓の合併症、動悸や塩分過多など、病態に応じて薬物の組み合わせを変化させます。
- 食事療法(栄養指導を院内で予約できます)や体重減少などで、減薬できることがあります。
心臓や腎臓の負担度合いを確認するため、レントゲン・心電図・心エコー図検査・採尿・採血などを行います。
初診時は、朝8時45分に絶食(水道水は飲んでください)で来院ください(可能であれば)。二次性高血圧症除外検査として、安静臥位30分採血を行います。
目的のホルモン値は数時間で変化するため、昼や夕には施行できません。
糖尿病
膵臓から分泌されるインスリンの分泌不全(量やタイミング異常)や、
インスリンの効きが悪くなり、血糖値が上昇する病気です。
- 軽症では無症状なことが多く、中等症以上では、口喝・多飲・多尿など、重症では体重減少などの症状が出てきます。
- 眼・腎臓・神経の三大合併症が有名であり、自覚症状がなくても合併症が進行していくことがあります。
- 突然に、心筋梗塞や脳梗塞となることもあり、健診などで血糖値やHbA1cが高い場合は早期受診&精密検査をお薦めします。
- 8割の患者さんは、食事運動療法と内服薬で糖尿病を安定化させることが可能です。
- 1-2割の患者さんは、I型糖尿病や中等度以上のII型糖尿病であり、インスリンの自己注射が救命と安定した血糖コントロールのために必要となります。
- II型糖尿病では、早期にインスリン注射を行うことで早く悪循環から脱出でき、インスリンを中断できることも多いです。
- 重症の場合などは、基幹病院の糖尿病専門医での治療(入院や頻回の外来通院)をまずお願いし、安定してから当方で継続加療を行うこともあります。
絶食(水道水は飲んでください)で朝8時45分に来院して頂き、糖負荷検査(2.5時間)を行うことが多いです。検査用のジュースを飲む前と飲んだ後、30, 60, 120分後に採血(4回)することで、膵臓から出るインスリン量と血糖値が判明し、適切な内服薬などを決定できます。
心臓や腎臓の負担度合いを診るために、レントゲン・心電図・心エコー図検査・採尿などを行います。
一生付き合うことになる病気であり、食事療法(栄養指導を院内で予約できます)も大切です。

脂質異常症
食べ過ぎ・運動不足や遺伝的要素で、
LDL(悪玉)コレステロールや中性脂肪が高くなる病気です。
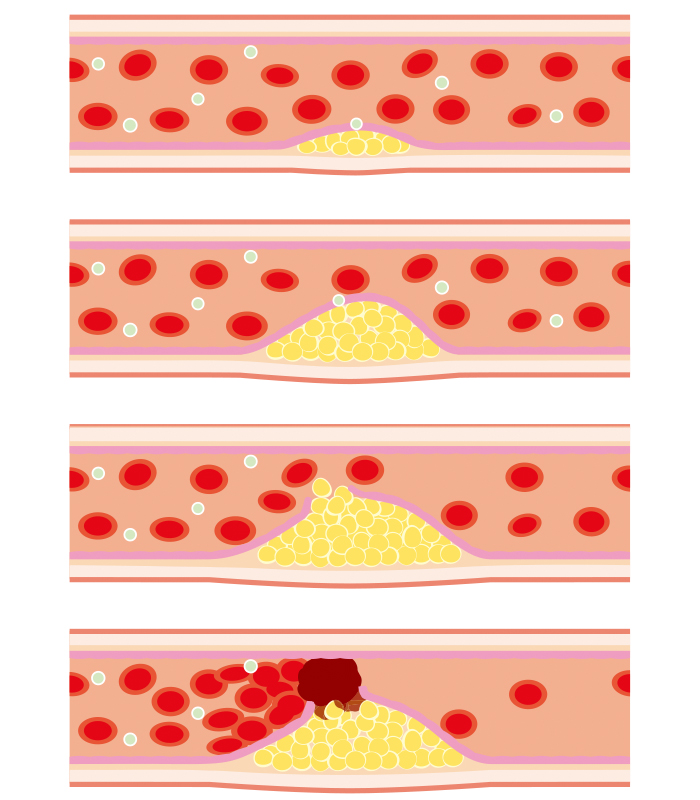
- 自覚症状がないことが大半ですが、数年来放置することで、血管内にプラーク(炎症を伴う小さなゴミのようなもの)ができやすくなります。
- プラークが破綻すると、修理しようとその部位に血の塊(血栓)ができて、血管自体を閉塞する形になり、心筋梗塞や脳梗塞となります。
- 性別や年齢、糖尿病の有無などによって、心筋梗塞の可能性は異なるため、目標の脂質値をお知らせします。
- 家族性高コレステロール血症(遺伝病であり、LDLコレステロール値が200以上などとても高い場合)は、若年心筋梗塞・脳梗塞などの原因となることがあり、通常の投薬のみならず、自己注射製剤を用いることもあります。
基本的には、まず食事・運動療法をお薦めし、3~6カ月経っても改善がみられない場合に投薬治療を考慮します。
心臓への影響を調べるために、レントゲン・心電図、動脈硬化の程度判定に、頸動脈エコー図検査や足関節上腕血圧比検査などを行います。
食事療法で改善する部分もあり、院内での栄養指導をお薦めします。
肥満症
食べ過ぎ・運動不足や遺伝的要素の他、
ホルモン疾患などで起こる病態です。
- 軽症であれば自覚症状がないことが多いですが、重症になると労作時息切れや各種疾患(糖尿病・高血圧症など)の症状が出ることがあります。
- 睡眠中の気道閉塞や狭窄で、睡眠時無呼吸症候群となる方もいます。
- 睡眠時無呼吸症候群は、日中の眠気や集中力・能力の低下の他、心臓病や突然死のリスク因子です。
ホルモン疾患・糖尿病の有無や、心臓・肝臓への影響を調べるために、採血、レントゲン、心電図検査などを行います。
ホルモン疾患がない場合、まずは食事療法で減量し、その後徐々に運動療法を併用することをお薦めします。
院内での栄養指導が可能です。
重度の肥満や日中の眠気がある方、家族に入眠中のいびきや呼吸停止を指摘されている場合は、自宅での睡眠時無呼吸検査を施行します。
